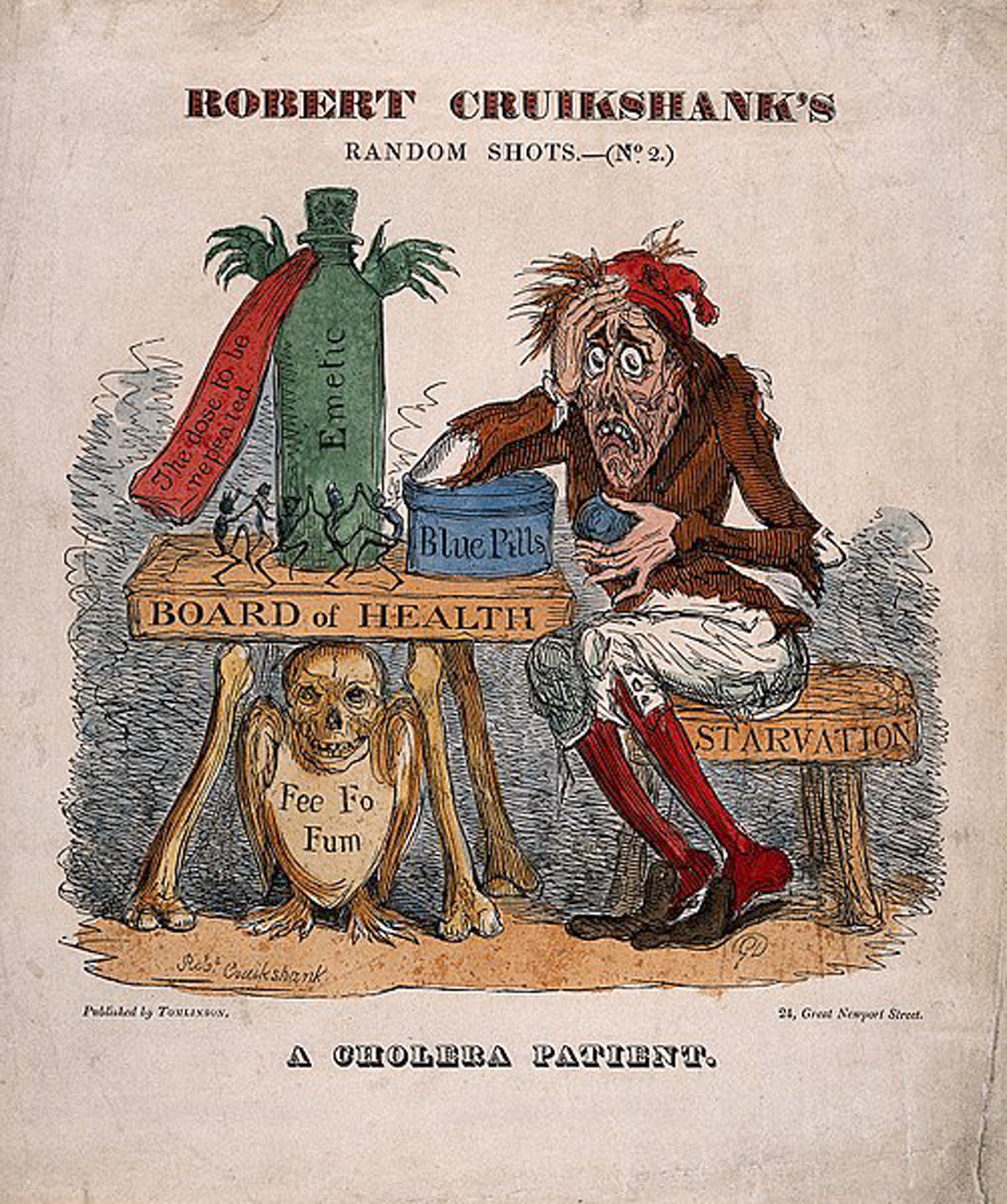
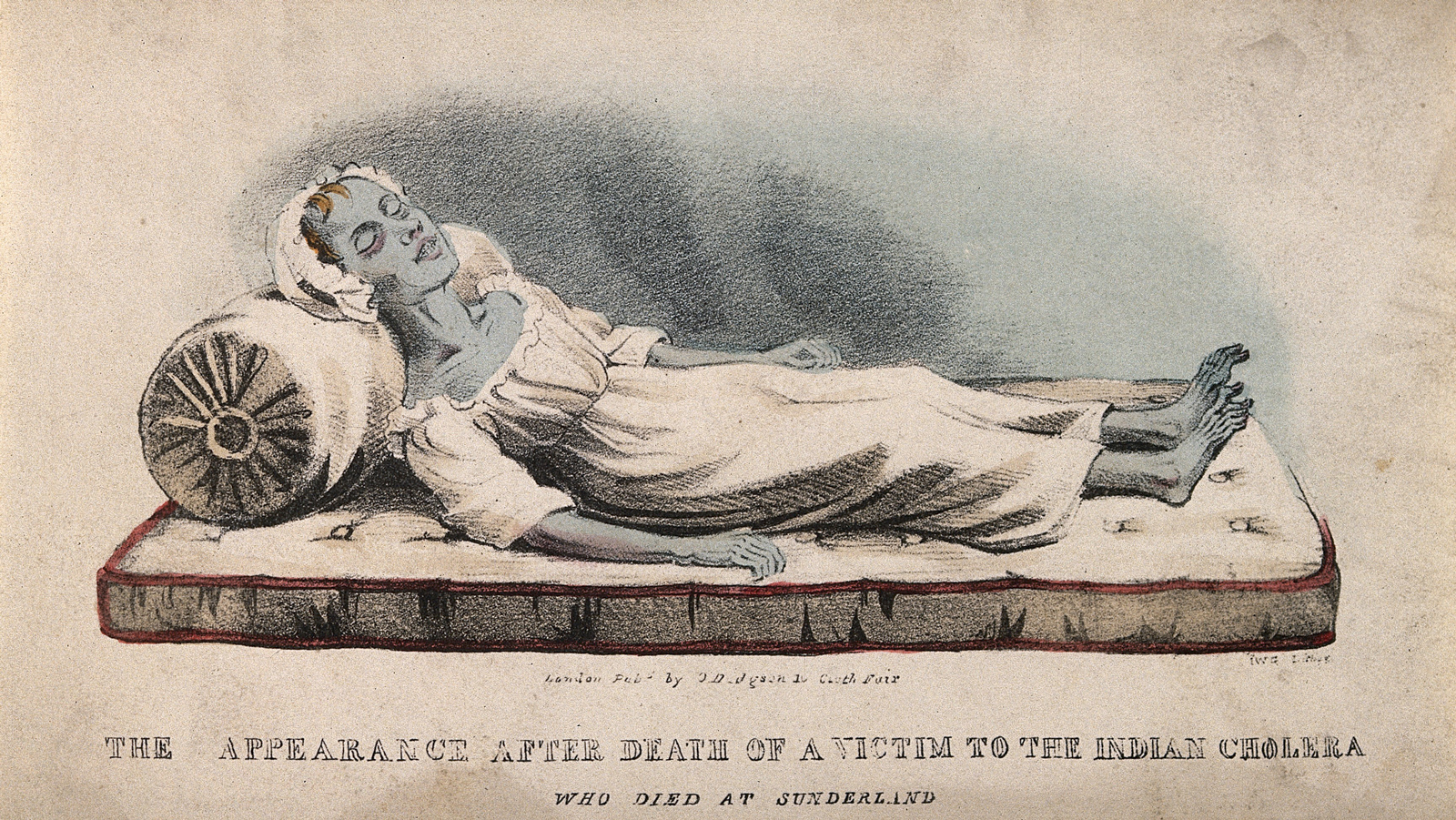
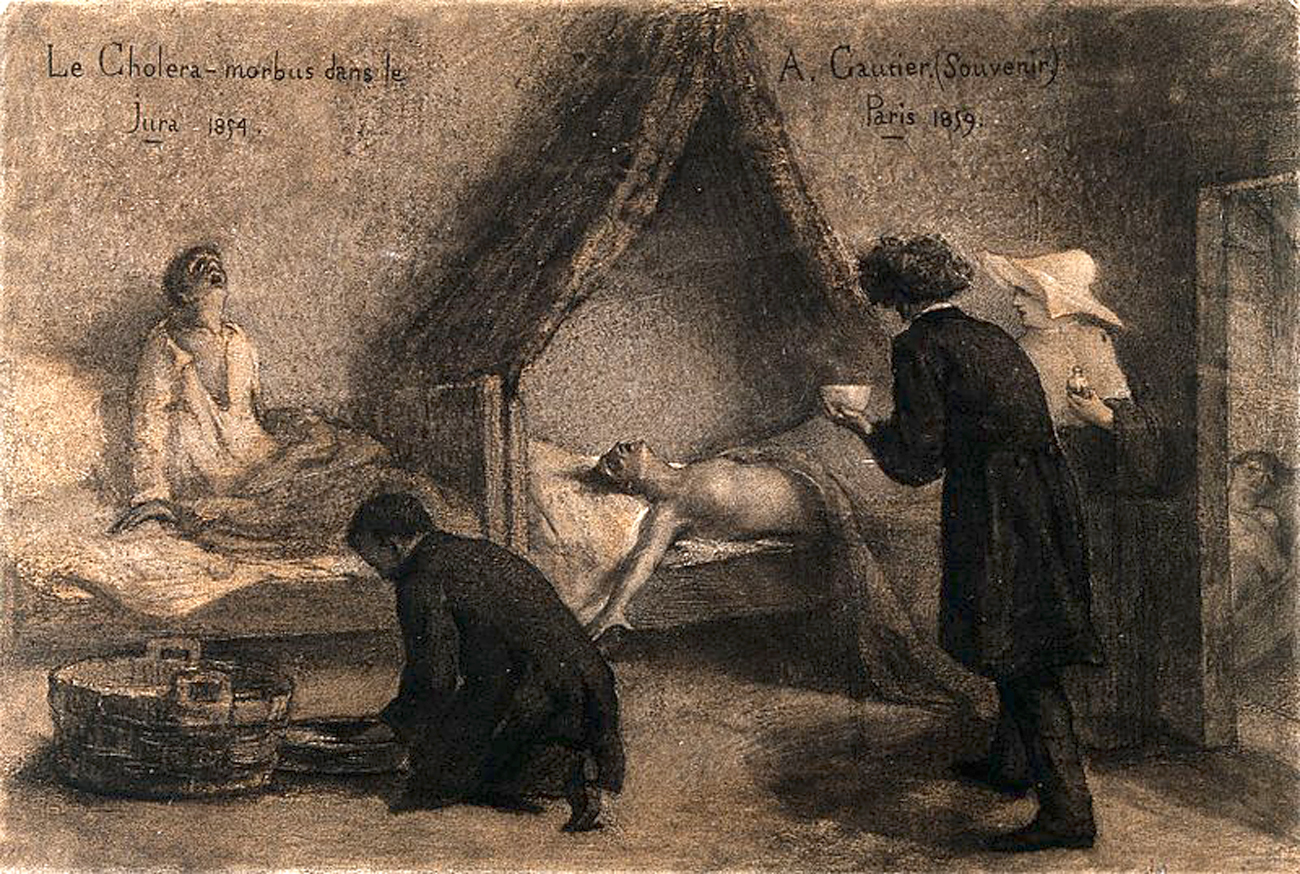
Cólera
El cólera (Del lat. cholĕra, y este del gr. χολέρα choléra,
der. de χολή cholḗ 'bilis') es un tipo de enfermedad infecciosa
y epidémica aguda de origen bacteriano, endémica en muchos
países, y que actualmente sigue suponiendo una amenaza mundial
para la salud pública y un indicador de falta de desarrollo
económico y social, calculando los investigadores, según datos
de 2019, entre 1,3 millones y 4 millones de casos de cólera
anuales y entre 21.000 y 143.000 defunciones por esta causa.
El cólera está causado por la ingestión de la bacteria Vibrio
cholerae, normalmente presente en aguas y alimentos contaminados
por aguas fecales, y que se transmite a través de estos, siendo
el suministro de agua potable y las instalaciones de saneamiento
fundamentales para controlar su transmisión.
Las enterotoxinas del bacilo Vibrio cholerae provocan un
síndrome en los enfermos caracterizado por vómitos repetidos y
diarrea intensa con heces líquidas, conocida como colerina, sin
apenas causar fiebre, y con un periodo de incubación tras la
ingestión de alimentos o agua contaminados de 12 horas a cinco
días, que puede causar la muerte por deshidratación en menos de
una semana, o incluso en cuestión de horas, si se carece de un
tratamiento rápido y adecuado de rehidratación oral o
intravenosa, debiéndose administrarse también antibióticos en
casos muy graves.
La bacteria que provoca el cólera fue descubierta en el ańo 1883
en el curso de una epidemia en Egipto por Robert Koch (1843-
1910), médico y microbiólogo alemán considerado como uno de los
fundadores de la bacteriología, y que recibiría el Premio Nobel
de Medicina en 1905 por su investigación sobre la tuberculosis,
cuyo bacilo había aislado e identificado en el ańo 1882.
Antes del descubrimiento del bacilo causante del cólera por
Koch, que junto a sus colaboradores logró aislar la bacteria en
cultivo puro y demostrar que el agua de consumo contaminada era
la vía de transmisión del patógeno, colaborando en la
implantación de sistemas de filtración del agua que permitieron
controlar los brotes de cólera a partir de entonces, las curas y
actividades profilácticas propuestas no tenían una base
científica sólida, propia del desarrollo científico de la época,
siendo frecuentes las sangrías, las lavativas emolientes y
mucilaginosas, y otras prácticas de escasa eficacia.
Esta enfermedad, endémica desde tiempos antiguos en Asia y más
concretamente en la zona de la India, llega a Europa por primera
vez entre los ańos 1817 y 1823, y a partir de entonces la
azotará con sucesivos brotes epidémicos a lo largo de todo el s.
XIX, causando millones de muertos, de los cuales se calcula que
entre 300.000 y 800.000 fallecieron en Espańa durante los cinco
grandes brotes sucesivos sufridos en los periodos de 1833-1834,
1853-1856, 1865-1866, 1885-1886 y 1890-1891.
Dado la alta mortandad y el rápido avance del cólera por Europa,
que tras el dar el salto de Rusia a Polonia en 1831, había
llegado a Inglaterra en octubre de ese ańo, y después a Francia
en marzo de 1832, en Espańa a partir de mayo de 1832, la Junta
Suprema de Sanidad, cabeza de las juntas de sanidad existentes
en las provincias fronterizas o costeras hasta las Capitanías
Generales y organismo máximo encargado de proteger al reino
contra la entrada y propagación de epidemias, adoptó y vigiló la
correcta aplicación de las medidas sanitarias preventivas usadas
desde el s. XVIII para contener enfermedades contagiosas, como
la fiebre amarilla procedente de América. Estas medidas se
enfocaban al estricto control del tránsito comercial terrestre y
sobre todo marítimo, y consistían básicamente en la creación de
cordones sanitarios y
cuarentenas en los lazaretos, en la habilitación de hospitales y otras instalaciones, y en una
ligera mejora de las condiciones higiénicas de las ciudades.
Además, a partir de febrero de 1833, cuando ya existía cólera en
Portugal, se crearon juntas municipales en los pueblos próximos
a la frontera, que aplicaron cuarentena a los viajeros, y
expurgo, ventilación y fumigación a los efectos materiales y
mercancías en tránsito.
Por su parte, la medicina espańola dedicó sus esfuerzos a
conocer la nueva enfermedad para poder establecer las medidas
higiénico-sanitarias más útiles para su control y prevención.
Gracias a ello, a partir de 1832-1833 se disponía de una amplia
información y literatura científica sobre el cólera, con
publicaciones como el Plan Curativo del Cólera Morbo, etc.,
similar a cualquier otro estado civilizado de entonces, cuyas
recomendaciones concedían una mayor importancia a las medidas de
saneamiento e higiene pública, centradas en la eliminación de
los focos locales de insalubridad, el alivio de la miseria de
las clases populares, la garantía de auxilio médico, la
instrucción sanitaria de la población, y en último instancia, a
la aplicación de medidas de cuarentena, únicas que aplicó
realmente la administración.
A pesar de estas medidas de contención, desde Portugal el cólera
invade Espańa y el sur de Francia, con tres grandes focos
localizados en Galicia, que comenzó en Vigo en febrero de 1833,
Andalucía, con casos en Ayamonte y Huelva en agosto de ese ańo,
y Extremadura, iniciada en Badajoz en septiembre. A partir de
1834, se extiende a Castilla gracias al movimiento de tropas
durante la primera guerra carlista, viéndose afectados lugares
como Madrid, Toledo, Guadalajara, Ávila, Burgos y Cuenca,
abriéndose también otras vías de contagio a través del
Mediterráneo, como Baleares y Tarragona.
Tras finalizar este primer brote, se constató que los cordones
sanitarios marítimos y terrestres y las restricciones de tráfico
no habían arrojado los resultados prácticos esperados de
contención, arruinándose la industria y paralizándose las
actividades económicas y comerciales. Todo esto causó gran
insatisfacción social, y un encendido debate a lo largo de las
restantes epidemias del s. XIX sobre la conveniencia de dichas
medidas, sobre la necesidad de armonizarlas con las aplicadas en
otros países, etc., debate reflejado incluso en publicaciones
especializadas en el ferrocarril, como la Gaceta de los Caminos
de Hierro, que da cuenta de las pérdidas económicas, de los
retrasos en las obras de infraestructura, de la ineficacia de
los cordones sanitarios y cuarentenas y demás cuestiones
relacionadas con las medidas higiénicas de control de epidemias
en muchos de sus números.
A lo largo de la primera mitad del s. XIX, se darían diversos
intentos de regulación y reforma de la sanidad pública espańola
y sus instituciones, que culminarían con la promulgación del
Real Decreto Orgánico de Sanidad de 1847 y de la Ley Orgánica de
Sanidad de 1855, fruto del debate intelectual y de una
organización más racional de la sanidad, iniciada durante el
reinado de Isabel II. Por tanto, se centralizó toda la gestión
de la salud pública en la Dirección General de Sanidad y el Real
Consejo de Sanidad, dependientes del Ministerio de Gobernación,
desapareciendo así la Junta Suprema de Sanidad, y se acometió la
reordenación de las juntas provinciales y municipales; la
regulación de las cuarentenas, lazaretos y expurgos en cuanto a
la sanidad marítima y terrestre; la creación de nuevas
instalaciones sanitarias; la reglamentación de los partidos
médicos; la organización de la función pública sanitaria; la
mejora de la limpieza, salubridad y sistemas de saneamiento de
las ciudades; la promulgación del reglamento de inspección de
carnes; el impulso a la Beneficencia; la creación del cuerpo de
sanidad militar; la fundación de la Cruz Roja Espańola; y la
instrucción higiénico-sanitaria de la población.
El segundo brote epidémico de cólera de 1854-1856 afectó a
grandes zonas del interior de la península, como Madrid, y para
luchar contra él se siguieron los principios fijados por la
Real Orden e Instrucciones de Sanidad de 30 de marzo de 1849, junto
con las recomendaciones del Congreso Sanitario Internacional
celebrado en París entre julio de 1851 y enero de 1852.
Serán el tercer, cuarto y quinto de los grandes brotes de cólera
en los ańos 1865-1866, difundido desde Valencia y limitado al
levante espańol en principio pero luego extendido a Barcelona,
Andalucía, Zaragoza y Madrid, 1885-1886, uno de los más
virulentos, y 1890-1891, junto con otros brotes posteriores de
principios del s. XX menos significativos, los que sí afectarán
al ferrocarril, nuevo medio de transporte terrestre que había
tenido un gran desarrollo desde la segunda epidemia y en el que
siempre había existido una gran preocupación por el tema
sanitario ante la alta siniestralidad laboral y el elevado
número de trabajadores de las plantillas de las compańías
ferroviarias, que precisaban una adecuada atención médica dada
la dispersión geográfica de las instalaciones y la peligrosidad
de su trabajo.
Por tanto, los servicios sanitarios de las distintas compańías
ferroviarias existentes adoptaron en sus respectivos reglamentos,
con especial atención a la gestión de las diversas y sucesivas
epidemias, las medidas y recomendaciones higiénico-sanitarias
establecidas por el Real Consejo de Sanidad y concordadas con
las Conferencias Sanitarias Internacionales de París iniciadas
en 1851, que terminarían cristalizando en el Real Decreto e
Instrucción General de Sanidad de 12 de enero de 1904, obra del
doctor Carlos María Cortezo, que daría lugar a un verdadero
entramado organizativo sanitario espańol que incorporaría todos
los avances técnicos en materia sanitaria.
En base a las diversas instrucciones, reglas y disposiciones
publicadas desde 1866 hasta principios del s. XX por el
Ministerio de Gobernación para el control de cólera, las
compańías ferroviarias redactaron, por tanto, sus
correspondientes instrucciones, circulares, órdenes, etc. y
demás reglamentación específica para vigilar y afrontar los
posibles brotes de cólera y de otras enfermedades infecciosas
entre sus trabajadores e infraestructura.
Podemos encontrar así, publicada en 1885, incluyendo ya los
conocimientos derivados del descubrimiento del bacilo del cólera
por Koch y la identificación de las aguas contaminadas como
medio principal de transmisión, la
Instrucción sumaria relativa
a la precauciones higiénicas que deben adoptarse para la
preservación del cólera-morbo-epidémico y primeros auxilios que
hasta la llegada del médico se deben prestar a los que fueren
invadidos del padecimiento, firmada por el Jefe del Servicio Sanitario de la Compańía de los
Caminos de Hierro del Norte de Espańa, Esteban Sánchez de Ocańa,
con fecha de 13 de junio de 1885. En ella, se explica primero
qué es la enfermedad del cólera-morbo-asiático, síntomas que la
caracterizan y las causas que lo provocan, fundamentalmente la
suciedad, la falta de ventilación, los excesos en las bebidas y
comidas, la falta de limpieza en retretes, el uso de aguas
contaminadas y la falta de precaución en el tratamiento y
desinfección de las ropas y enseres de los coléricos. Continúa
afirmando que, para garantizar un adecuado tratamiento y
prevención del cólera, la única medida posible es observar
estrictamente el cumplimiento de los preceptos y consejos
higiénicos dados en cuanto a las habitaciones, alimentos,
bebidas, ropas y vestidos, limpieza personal y primero auxilios
y precauciones a adoptar con los enfermos por la epidemia. Estos
preceptos apuntados se desarrollan en las siguientes páginas,
con especial atención a las medidas de desinfección de espacios
como habitaciones y coches de viajeros y de enseres y ropa en
general, y a la sección de primeros auxilios que deben prestarse
a los coléricos para evitar su empeoramiento hasta la llegada
del médico, que podía tardar un tiempo considerable.
Todas estas medidas higiénicas de prevención y control del
cólera adoptadas por los servicios sanitarios y el resto de
departamentos de las compańías de ferrocarriles se mantienen
casi sin cambios hasta la primera mitad del s. XX, como puede
observarse en la
Cartilla sanitaria relativa a las precauciones
higiénicas que deben adoptarse para la preservación del
cólera-morbo-epidémico y primeros auxilios que, hasta la llegada
del médico deben prestar a los que fueren invadidos del
padecimiento, publicada por
la Compańía del Norte el 19 de septiembre de 1910 y
prácticamente idéntica a la Instrucción sumaria relativa a la
precauciones higiénicas que deben adoptarse para la preservación
del cólera-morbo-epidémico y primeros auxilios que hasta la
llegada del médico se deben prestar a los que fueren invadidos
del padecimiento antes mencionada; o en la
Circular de la Dirección nş 164 de la Compańía MZA de 30 de agosto de 1911, que
recoge las reglas para el servicio sanitario de los
ferrocarriles en caso de epidemia de cólera dictadas por la Real
Orden del Ministerio de Gobernación de 29 de agosto de 1911.
También de la Compańía MZA, podemos encontrar, por ejemplo, para cumplimiento del personal y de sus familias las Instrucciones sobre la naturaleza del cólera morbo asiático y medio más convenientes para preservarse de esta dolencia y medicarse en sus primeros síntomas, firmadas por el Médico Jefe del Servicio Sanitario, Luis del Campo, y publicadas en 1911 con motivo de la aparición de casos en algunas localidades de su Red Catalana. El primer punto de las instrucciones se dedica a información genérica sobre el virus, su sintomatología, y el modo de introducción del mismo en el organismo de los afectados por vía de ingesta gástrica, aclarando que puede tocarse al enfermo colérico, así como limpiarlo y estar junto a él, pero con la precaución de lavarse y desinfectarse siempre las manos, así como la ropa en contacto con el enfermo y sus deyecciones, apuntando incluso en nota a pie de página que estas observaciones proceden no sólo de la teoría, sino de su propia experiencia personal durante los casos tratados en las epidemias de cólera en Barcelona de los ańos 1884 y 1885. Advierte a continuación de las formas principales de contagio por consumo de substancias, líquidos o alimentos contaminados por aguas infectadas, así como por contacto directo con las deposiciones y vómitos de los coléricos o simplemente por el lavado de sus ropas sin aplicar previamente las medidas de desinfección recomendadas, aludiéndose también a las moscas como otro posible agente de contagio.
Continúa con una serie de recomendaciones
para evitar el contagio, como no beber directamente de la fuente
ni tragar agua de mar en lugares próximos a cloacas, hervir los
líquidos y desinfectar los recipientes, evitar las bebidas
industriales, sifones y gaseosas, así como las bebidas
alcohólicas, lavado de manos antes de comer o liar un cigarrillo
y si se está en contacto con un enfermo emplear también una
solución desinfectante, evitar alimentos indigestos como ciertas
frutas y verduras, abrigar el vientre, etc. Después se tratan
los cuidados y auxilios que pueden prestarse a los enfermos en
ausencia del facultativo, como meterle en cama, suprimir las
comidas, suministrarles tazas de caldo o sustancia de pan,
alternando con infusiones de té, hinojo, manzanilla, etc. con
algunas gotas de cognac, ron o agua del Carmen para favorecer la
transpiración y con la administración de una medicina con base
de láudano. Por último, da una serie de recetas para llevar a
cabo las medidas de desinfección necesarias en las casas con
enfermos de cólera, y apostilla que el servicio sanitario de la
compańía proporcionará a los jefes respectivos los medicamentos
de uso urgente en cuanto se soliciten, debiendo revisarse los
botiquines de todas las estaciones para asegurarse de estar
provistos de ellos, y que se contestarán todas las posibles
dudas al respecto.
Por otro lado, obedeciendo la legislación vigente en materia de
sanidad terrestre y de fronteras interior y exterior para
impedir la propagación en el territorio espańol de enfermedades
contagiosas, como la recogida en el Reglamento Orgánico de
Sanidad Exterior de 1917, las compańías ferroviarias informan a
sus divisiones o servicios comerciales de las medidas de higiene
establecidas para las epidemias de cólera, como puede observarse
en la
Circular de la Compańía MZA del ańo 1910 sobre consejos
higiénicos relativos al cólera; así como de la regulación y
control del tráfico, fundamentada en la desinfección de
estaciones y de viajeros y mercancías procedentes de puntos
contaminados, para lo cual se crean también
estaciones sanitarias de primera y segunda clase en la frontera
con Portugal, como la de Badajoz, Francia, como la de
Portbou
y Gibraltar, en La Línea de la
Concepción, dotadas de instalaciones para la desinfección de
viajeros y mercancías e instalaciones sanitarias para la
cuarentena; y también de las prohibiciones de importación y
entrada en el territorio de diversos géneros y objetos
procedentes de esos puntos contaminados, como efectos de uso
personal y doméstico usados como ropas de cama, vestidos, etc.;
legumbres frescas, verduras y frutos cultivados a raíz de suelo;
etc., como dicta el
Aviso nş 24 del Trafico del Servicio
Comercial de la Compańía MZA de octubre de 1910.
Los avances médicos y científicos que se sucedieron a partir del
ańo 1914, considerado como el ańo del nacimiento de la medicina
moderna con base científica, y las paulatinas mejoras sociales y
en la salud pública espańola respecto a las instalaciones de
saneamiento, vivienda, acceso al sistema sanitario, etc.,
permitieron establecer mejores tratamientos médicos y de
prevención para los casos cólera, también adoptados en el
ferrocarril, disminuyendo su número hasta desaparecer, con la
excepción del brote que tuvo lugar en 1971 en la ribera del
Jalón y otro brote en 1975 en la comarca de Santiago de
Compostela.